La 26e CROI a lieu à Seattle, États-Unis, du 4 au 7 mars 2019. Quatrième jour de conférence avec en plénière de la pharmacologie des antirétroviraux, beaucoup plus intéressant qu’il n’y parait de prime abord et une petite révision sur la virologie à travers la question du tropisme du VIH pour comprendre son interaction avec le cerveau.
Que sait-on des interactions entre antirétroviraux et autres médicaments ?
Au menu de la plénière de ce jeudi, de la pharmacologie. Présenté ainsi, c’est assez rébarbatif mais ce à quoi David Back, pharmacologiste de l’Université de Liverpool, nous convie ce matin c’est de parler de l’univers des antirétroviraux parmi les nombreuses autres médications que l’on peut être amenés à prendre.
Le titre de sa présentation, les défis des traitements antirétroviraux dans un monde de polypharmacie, ne laisse pas de doute sur son sujet. Il nous le proposera sous différents aspects. Le premier est celui des comorbidités des personnes séropositives, autrement dit, de la coexistence de l’infection à VIH avec d’autres maladies qui nécessitent, elles-aussi, un traitement. C’est l’objet de publication de nombreuses études et d’analyses de cohortes de séropositifs qui montrent l’importance de ces comorbidités surtout lorsque les personnes atteignent et dépassent l’âge de 50 ans. Et qui dit comorbidités dit aussi polymédication. Selon les dernières études ce sont 32% à plus de 50% des personnes de 50 ans et plus qui ont plus de 5 prescriptions médicales. Une de ces études montre que si les personnes séropositives ont à tout âge plus de médications que les autres, ce nombre tend à se rejoindre avec l’âge. Dans ce monde de polypharmacie l’accroissement du nombre de médicaments va souvent de pair avec une observance décroissante. Mais cela pose surtout la question des interactions médicamenteuses qui font souvent craindre une réduction de l’efficacité des thérapies et un accroissement des effets indésirables. Pour étudier ces interactions, en pharmacologie on caractérise les interaction d’un médicament en le qualifiant de perpétrateur ou de victime selon qu’il inflige des modifications d’autres médicaments ou qu’il subit leurs effets. Mais il faut aussi tenir compte de l’âge qui peut influencer la pharmacocinétique et la pharmacodynamie des médicaments.
Le deuxième aspect abordé par notre orateur est de savoir évaluer les interaction médicamenteuses avec les antirétroviraux. Dans la phase de développement des médicaments, on étudie le pouvoir perpétrateur ou victime d’interactions médicamenteuses de la substance étudiée puis on essaie de comprendre les mécanismes possibles. On construit ainsi une modélisation physiologique de pharmacocinétique (PBPK), en référence et en conformité avec les recommandations des agences médicales (FDA ou EMA). Pour prendre l’exemple d’un comprimé pris par voie orale, il est éventuellement sensible à l’acidité gastrique, le pH, ou peut la changer, comme c’est le cas de l’atazanavir ou de la rilpivirine. Il peut aussi interagir avec les cathions comme c’est le cas des inhibiteurs d’intégrase. Puis un certain nombre de transporteurs vont prendre en charge les molécules pour les conduire dans le sang. Les médicaments peuvent favoriser ou réduire leur activité mais surtout, certains médicaments peuvent agir ainsi en perpétrateur et d’autres en être les victimes. On peut citer ici le cas de la rifampicine (antibiotique antituberculeux) antagoniste de l’absorbtion du TAF (Tenofovir alafenamide) ou encore les boosters d’antiprotéases (ritonavir, cobisistat) qui augmentent le dosage d’anticoagulants comme le Dabigatran. On passe ensuite à la phase d’élimination où, au niveau du foie, de très nombreuses interactions entre les transporteurs hépatiques, aussi bien induction qu’inhibition, peuvent avoir lieu, un médicament perpétrateur agissant sur la concentration d’un autre, victime. Les antirétroviraux perpétrateurs sont ici les boosters d’antiprotéases et d’anti-intégrases, ritonavir et cobicistat, mais aussi l’efavirenz, l’etravirine et la nevirapine. Les victimes sont la doravirine, la rilpivirine, le bictégravir, le raltégravir, le dolutégravir, l’elvitegravir. L’autre centre d’élimination étant le rein, les médicaments qui sont éliminés par des processus actifs dans le rein vont agir sur l’élimination des autres. Il en est ainsi de la metformine dont le processus d’élimination rénal peut être bloqué par le dolutegravir ou le bictegravir, augmentant la concentration dans le plasma par défaut d’élimination.
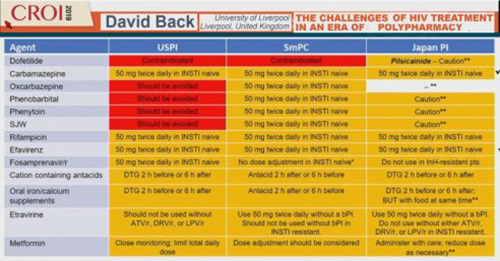
Toues ces interactions sont normalement référencées par un certain nombre d’agences qui publient des recommandations d’usage précisant les contre-indications ou les modifications d’emploi des médicaments en cas d’association. Ce sont l’USPI aux Etats Unis, le SmPC en Europe. Mais il existe aussi une telle base au japon, le Japan PI. Le principal souci est que lorsqu’on compare ces bases, non seulement les recommandations ne sont pas toujours les mêmes mais il existe même des contre-indications dans une base qui n’existe pas dans l’autre.
L’exemple donné ici est celui des interactions avec le dolutegravir qui est un médicament victime.
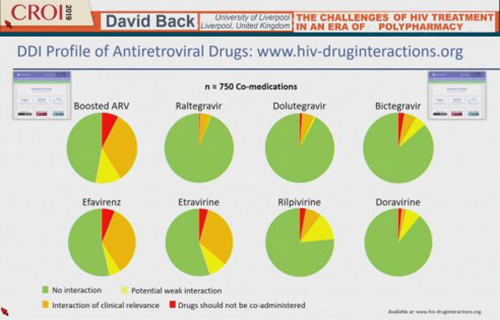
Mais quelles sont les interactions médicamenteuses les plus importantes ? Ou plus exactement, quand est-ce que les interactions sont à prendre en compte ? C’est, bien entendu, lorsqu’elles mettent en cause la sécurité d’emploi, l’efficacité ou la tolérance d’un produit. C’est pour cela que nous avons construit à Liverpool une base de données d’interactions médicamenteuses qui existe maintenant depuis vingt ans et qui recense à ce jour 750 Co médications avec des antirétroviraux.
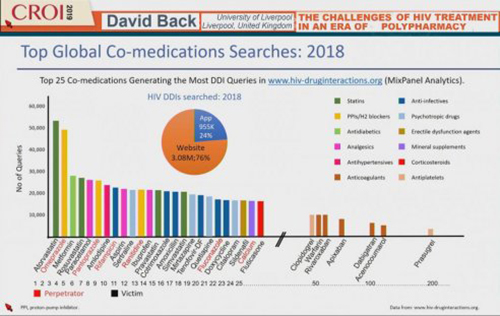
Dans le même ordre d’idées, un autre étude en cours de publication sur les utilisateurs séropositifs de médicaments psychotropes a montré que 55% d’entre eux n’avaient pas les concentrations sanguines attendues de ces psychotropes. Mais comme la plupart d’entre eux étaient sous raltegravir ou dolutegravir, anti-intégrases qui n’ont pas d’interaction avec les psychotropes, on s’est aperçu qu’il y avait une crainte d’interaction médicamenteuses qui pouvait conduire à une prudence de dosage par crainte amenant une inefficacité du traitement.
Un autre exemple est celui du Dabigatran, un nouvel anticoagulant oral. Sa concentration est fortement renforcée par les booster d’antiprotéases (ritonavir et cobisistat). Mais, si les directives américaines (USPI) recommandent un emploi avec précaution, celles de l’Europe (SmPC) recommandent clairement de ne pas coadministrer ces substances.
Enfin, concernant les anti-tuberculeux, de très nombreuses interactions existent entre les médicaments les plus anciens et les antirétroviraux tandis que la nouvelle génération est plus facile à utiliser. Plusieurs publications lors de cette conférence font état des récents travaux sur ces interactions et des meilleurs stratégies les surmonter.
Enfin, il reste un domaine peu exploré malgré l’importance des usages des patients séropositifs, ce sont les interactions avec les drogues récréatives. Il y a trop peu de choses connues, étudiées et publiées mais encore moins de savoir faire de la part des médecins qui souvent ne savent pas ce que leur patient consomme.
Enfin, dernière interrogation, celle concernant les antirétroviraux à longue action. Dans ce domaine, il y a beaucoup à apprendre d’autres domaines qui utilisent de tels produits comme les contraceptifs. Dans ce domaine, on a observé des interactions entre implants à longue action et efavirenz par exemple allant jusqu’à la survenue de grossesses non désirées. Plusieurs abstracts de cette conférence donnent des résultats à ce sujet (O51, O52, O78). Les premières études sur l’association cabotegravir/rilpivirine à longue action montrent des potentielles interactions avec les anti-tuberculeux. D’autres études sont encore attendues sur ces produits qui sont pour l’instant fort peu nombreux.
NeuroVIH ou ce qu’une petite révision en virologie permet de mieux comprendre
Certes, le propos du jour est de parler du VIH et du cerveau. Mais l’orateur, éminent virologue a choisi de faire un retour sur quelques essentiels de virologie du VIH pour éclairer le sujet d’une manière bien utile. Nous avons choisi de vous relater son propos en isolant cette partie étant donné l’intérêt qu’elle présente en soi.
-
Retour sur la virologie du VIH, tropisme du virus
On peut remonter à l’époque de la découverte du VIH en 1983 à l’Institut Pasteur par Françoise Barré-Sinoussi et ses collègues pour trouver des publications relatant des complications neurologiques attribuées au sida.

À partir de là, une question est devenue prééminente, celle de savoir s’il y avait réplication du virus au niveau du cerveau. La démonstration que cela existe repose sur trois aspects clés, le premier, c’est de savoir si on y trouve des cellules infectées, le deuxième ce serait de trouver un nouveau phénotype viral (un type viral aux propriétés nouvelles) qui serait adapté au cerveau, et le troisième, ce serait de trouver un génotype particulier (une lignée virale distincte du point de vue génétique) dans le système nerveux.
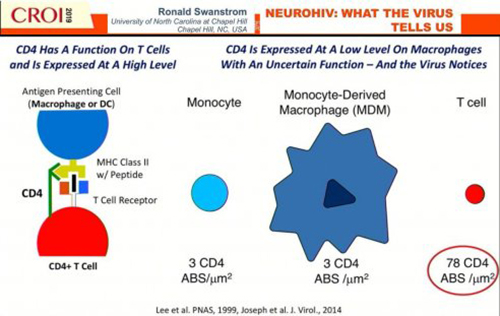
-
Et alors, dans le système nerveux ?
En résumé, on peut dire que :
- Les virus transmis lors d’une infection sont des virus R5 T-tropic qui ont besoin de cellules à forte densité de CD4 pour se multiplier et proliférer rapidement ;
- Dans les deux premières années sans traitement, 15% au minimum des personnes voient s’installer un virus compartimentalisé dans le système nerveux capable de se répliquer localement ;
- Dans les infections dépistées tardivement, environ 25% des personnes, voire beaucoup plus chez les personnes qui présentent des symptômes, ont un virus M-tropic qui affecte le système nerveux ;
- Un échappement du virus (une résistance au traitement antirétroviral) localisé dans le système nerveux peut se produire chez 5 à 15% des personnes ;
- La question de savoir si le système nerveux peut représenter une part du réservoir viral reste à discuter.

Archives :
Retrouvez les autres articles sur la CROI 2019 ici :
- Les antirétroviraux ne sont pas des bonbons inoffensifs, fort heureusement, mais tous les médicaments que l’on peut prendre par ailleurs ne le sont pas non plus. Ils sont sensés agir en bien sur notre santé mais on ne peut oublier que le mélange est capable de donner des effets inattendus, voire de contrecarrer les effets attendus si on ne se préoccupe pas de les prévoir. Cela signifie pour les séropositifs qu’il faut systématiquement discuter avec tout médecin ainsi qu’avec les pharmaciens de ces interactions pour éviter de prendre des risques. Et c’est aussi valable pour les mélanges avec des substances plus récréatives que médicamenteuses. Mais cela demande aussi de la part des médecins d’être ouverts et à l’écoute.
- Le délai entre contamination et dépistage en France est de 3 ans en moyenne. Mais beaucoup trop de gens, inconscients des risques qu’ils prennent, se font dépister plus tardivement encore. Pour les séropositifs qui s’ignorent, cela signifie autant de temps où ils risquent de contaminer d’autres personnes. Mais pour les nouveaux séropositifs qui le découvrent après trop de temps passé avec le virus, ce délai les exposent à bien plus de risques et de complications du fait de n’être pris en charge qu’après avoir laissé le virus s’installer librement dans leur corps et organiser sa résistance.
