DOSSIER THÉMATIQUE : VIH / SIDA
- 1. Le VIH c’est quoi ?
- 2. Quelle histoire pour le VIH/SIDA ?
- 3. Comment peut-on l’attraper ?
- 4. Comment faire pour rester séronégatif ?
- 5. Que faire si j’ai pris un risque ?
- 6. Comment faire pour connaître son statut sérologique ?
- 7. Que se passe-t-il si mon résultat est positif ?
- 8. À quoi ressemble l’épidémie de VIH aujourd’hui en France, et pourquoi concerne-t-elle principalement les gays ?
- 9. Quelle relation existe entre discrimination et VIH ?
- 10. La fin de l’épidémie est-elle possible ?
Des bases pour comprendre : VIH / sida, c’est quoi ?
L’épidémie de VIH/SIDA est, depuis ses débuts, le théâtre de démonstrations plus ou moins scientifiques allant du « cancer gay » à une technique de contrôle de la population. Compte-tenu des innombrables « fake news » circulant ici et là, il paraissait essentiel de revenir aux fondamentaux.
Ce dossier permet de reprendre les notions biologiques, un rappel des moyens de prévention disponible en France et de faire le point aujourd’hui sur la réalité de l’épidémie !
À l’heure où le gouvernement a décidé de réinstaurer des cours d’éducation sexuelle dans le cursus scolaire, il est bon que tout le monde possède des bases justes et facilement compréhensibles par tous. Ce n’est que par une information claire qu’on luttera contre les stigmates liés à la séropositivité et qu’on améliorera la prévention, en particulier chez les gays de moins de 25 ans parmi lesquels le nombre de contaminations augmente ces dernières années.
1. Le VIH c’est quoi ?
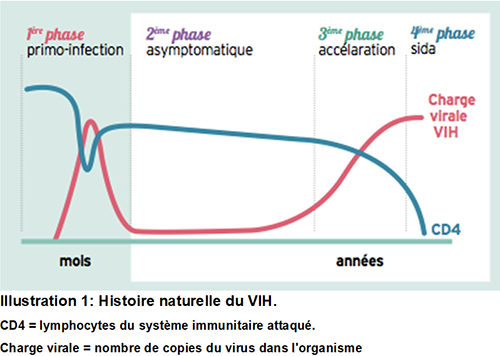
2. Quelle histoire pour le VIH/SIDA ?
C’est à partir du 5 juin 1981 que l’épidémie est officiellement déclarée après la découverte de plusieurs personnes atteintes d’immunodépression à Los Angeles. Ne concernant à ses débuts que des personnes issues de communautés fortement stigmatisées (homosexuels, travailleurs et travailleuses du sexe, personnes migrantes, injecteurs, etc.), les pouvoirs publics tardent fortement à prendre en main l’épidémie qui se répand très rapidement à travers le monde.
C’est en 1983 que l’on trouve l’agent infectieux responsable, mais Ronald Reagan, président des États-Unis au début de l’épidémie ne prononcera le mot « Sida » qu’en 1987.
A partir de 1996 la découverte des trithérapies permet de redonner un espoir aux malades.
L’épidémie a fait 36 millions de mortEs depuis sa découverte, on estime à 37 millions le nombre de personnes séropositives dans le monde, et seulement 18 millions d’entre elles ont accès au traitement.
3. Comment peut-on l’attraper ?
Le VIH n’est pas présent partout, il existe dans 5 liquides contaminants : le sang, le sperme, la cyprine, le liquide pré-séminal et le lait maternel. De plus pour qu’il y ait infection, un de ces liquides doit se retrouver en contact avec une muqueuse (buccale, vaginale, anale, etc.) ou une plaie.
Si un des liquides et une des muqueuses n’est pas présente, il ne peut y avoir contamination.
Il est important de se rappeler que le VIH est un virus qui meurt très vite à l’air libre (entre 5 et 10 secondes) et donc ne pas paniquer à la vue d’une goutte de sang ou autres liquides !
Voir aussi notre article :
>>> Le risque de transmission par acte sexuel, évaluation 2015
4. Comment faire pour rester séronégatif ?
- Le préservatif externe ou interne est le premier outil indispensable qui permet de se protéger du VIH et des IST lors de rapports sexuels vaginaux, anaux ou buccaux. Afin d’assurer une protection (et un plaisir) maximum, il est important de penser à utiliser du gel lubrifiant compatible et de le conserver à température ambiante (donc pas dans sa poche ni son portefeuille). Il est possible de les acheter en pharmacie, mais aussi de s’en procurer gratuitement dans des associations de lutte contre le VIH par exemple.
- La PrEP ou Prophylaxie Pré Exposition est un traitement quotidien qui peut être prescrit par un médecin infectiologue et qui permet de se protéger du VIH, c’est un traitement assez lourd avec un suivi tous les 3 mois obligatoire entièrement pris en charge. Il est destiné aux personnes qui prennent des risques régulièrement et font partie de communautés exposées au VIH (Hommes ayant des relations Sexuelles avec des Hommes, TravailleurEUSEs du sexe, personnes migrantEs, personnes Trans).
- Faire attention à ne pas partager son matériel, en particulier pour les personnes qui s’injectent. Une seringue neuve doit être utilisée à chaque injection, et il en est de même pour le petit matériel (garrot, cuillères, tampons, cotons, etc.). Pour s’en procurer, vous pouvez aller dans des automates qui récupèrent et donnent des seringues ou directement dans des Centre d’Accueil et d’Accompagnement à la Réduction des risques pour les UsagerEs de Drogues (CAARUD). La liste est disponible sur :
http://www.drogues-info-service.fr
Voir aussi les dossiers récapitulatifs sur :
>>> la prophylaxie pré-exposition (PrEP)
>>> le concept de TasP
5. Que faire si j’ai pris un risque ?
Celui-ci est disponible dans n’importe quelle urgence dans les 48h maximum après la prise de risque. Même si le mieux est d’y aller dans les 4 heures qui suivent accompagné de son/sa ou ses partenaires.
On rencontre alors un médecin qui va initier un traitement qui durera 28 jours et qui, s’il est pris correctement et à temps, permettra d’éviter la contamination.
6. Comment faire pour connaître son statut sérologique ?
Il existe plusieurs possibilités pour se faire dépister :
- Par prise de sang à partir de 6 semaines après la prise de risque.
- Par Test Rapide Orientation Diagnostic (TROD) dans les associations agréées 3 mois après la prise de risque.
- L’autotest : il est à faire soi-même et on peut se le procurer en pharmacie, il est disponible gratuitement dans certaines associations.
N’importe quel médecin généraliste peut faire une ordonnance pour un dépistage qui sera ensuite à réaliser auprès d’un laboratoire d’analyses de ville, les résultats sont connus dans la journée et sont transmis au médecin prescripteur. Ces analyses sont gratuites sur présentation d’une carte vitale et d’une complémentaire santé.
Il est possible de se faire dépister dans les CEGIDD (Centre Gratuit d’Information, Diagnostic et Dépistages), l’avantage est que cela peut être anonyme et gratuit (même pour les mineurEs, il suffit d’être accompagné d’un adulte), et que l’on peut y faire dépister le VIH mais aussi toutes les autres Infections Sexuellement Transmissibles (IST) et mettre à jour son carnet de vaccination si besoin est. On peut retrouver la liste des CEGIDD sur www.sida-info-service.org
Certaines associations peuvent aussi assurer des permanences de dépistage rapide et gratuit du VIH et sont en mesure de délivrer des autotests (ces derniers sont aussi vendus en pharmacie, le premier prix étant à 10 euros).
Aujourd’hui il est recommandé de se faire dépister au moins une fois dans sa vie et une fois tous les trois mois pour les personnes faisant partie des populations-clés du VIH : communauté gay, travailleurs et travailleuses du sexe, personnes trans, personnes migrantes.
Un article pour en savoir plus sur le dépistage :
>>> Dépistage du VIH et diagnostic de l’infection
7. Que se passe-t-il si mon résultat est positif ?
Si celui-ci revient aussi positif, le médecin infectiologue va initier rapidement un traitement antirétroviral qui comprend trois molécules différentes (trithérapies) contenues dans 1 ou 2 médicaments. C’est un traitement à vie avec une prise quotidienne qui peut avoir des effets parfois assez indésirables sur le court ou le long terme, heureusement il existe aujourd’hui plus d’une vingtaine de molécules permettant d’adapter le traitement à chaque personne (il est d’ailleurs important de se rappeler que toute personne peut changer de médecin si le/la sienNE ne lui plait pas !)
Aujourd’hui avec les traitements, on estime que les personnes séropositives ont la même espérance de vie que la population générale, et une fois que leur charge virale est maîtrisée et devient indétectable (charge virale en dessous de 50 copies), elles ne sont plus contaminantes.
Il est important de ne pas rester seulE face à la maladie, il existe de nombreuses associations d’autosupports qui peuvent vous permettre de rencontrer d’autres personnes pour partager son expérience, ses vécus, etc.
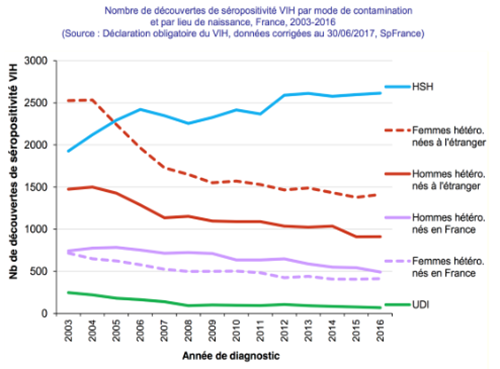
8. À quoi ressemble l’épidémie de VIH aujourd’hui en France, et pourquoi concerne-t-elle principalement les gays ?
Voir nos articles sur l’épidémiologie :
>>> Dépistage du VIH en France en 2016
>>> Prevagay 2015 : une recherche au milieu des gays
Ainsi que cet article sur le VIH et les gays :
>>> Les gays et le VIH : état des lieux
9. Quelle relation existe entre discrimination et VIH ?
Le fait de vivre dans la stigmatisation de la part de différents groupes sociaux ou de la part de l’État directement pousse les personnes à prendre des risques se sentant déconsidérées.
Par exemple pour des personnes comme les travailleurs et travailleuses du sexe, la loi de pénalisation des clients les pousse à sortir des centres-villes et à ne pas avoir parfois d’autre choix que d’accepter des relations non protégées.
Lire à ce propos les conclusions de l’enquête européenne EMIS :
>>> Enquête EMIS : Homophobie, estime de soi, prévention et dépistage : quels rapports ?
>>> La stigmatisation structurelle, la dissimulation de l’orientation sexuelle et le VIH dans 38 pays de l’enquête EMIS
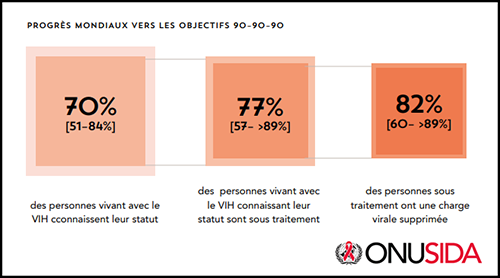
10. La fin de l’épidémie est-elle possible ?
Cela signifie que si 95% des personnes séropositives dans le monde connaissent dans leur statut sérologique, que 95% de ces personnes ont accès au traitement et que 95% de ces dernières ont une charge virale indétectable, on aura alors maîtrisé l’épidémie.
Ce sont des objectifs atteignables si les moyens financiers sont présents.
À ce propos, lire aussi :
>>> Impact d’une augmentation des dépistages sur l’incidence de l’infection à VIH chez les gays